Cel zabiegu usuwania kamienia nazębnego – o co realnie chodzi
Osoba, która decyduje się na skaling, piaskowanie i polerowanie, chce przede wszystkim dwóch rzeczy: zatrzymać lub ograniczyć stan zapalny dziąseł oraz odzyskać uczucie czystych, gładkich zębów. Dobrze przeprowadzona higienizacja nie jest tylko „kosmetyką” – to zabieg profilaktyczno-leczniczy, który wpływa na zdrowie przyzębia (dziąseł i kości) oraz na stabilność zębów na lata.
Świadomy pacjent rozumie, że kamień nazębny to nie tylko problem estetyczny. To rezerwuar bakterii, które podrażniają dziąsła, sprzyjają rozwojowi paradontozy i nasilają nieprzyjemny zapach z ust. Skaling, piaskowanie i polerowanie to trzy etapy tej samej procedury higienizacyjnej, które działają razem: usuwają twarde złogi, miękkie osady i wygładzają zęby, utrudniając ponowne odkładanie się płytki bakteryjnej.
Frazy związane z tematem: kamień nazębny usuwanie, skaling ultradźwiękowy przebieg, piaskowanie zębów efekty, polerowanie zębów po skalingu, higienizacja stomatologiczna krok po kroku, kamień naddziąsłowy i poddziąsłowy, przeciwwskazania do skalingu, nadwrażliwość po piaskowaniu, jak wygląda wizyta u higienistki, profilaktyka kamienia nazębnego.
Czym jest kamień nazębny i dlaczego trzeba go usuwać
Płytka bakteryjna, biofilm i proces mineralizacji
Kamień nazębny nie powstaje z dnia na dzień. Startuje od płytki bakteryjnej – miękkiego, lepkawego nalotu, który tworzy się na zębach już kilka godzin po ich umyciu. Płytka to głównie bakterie, resztki jedzenia, składniki śliny i złuszczone komórki nabłonka. Taki biofilm przyczepia się do szkliwa jak cienka, niewidoczna warstwa żelu.
Jeśli płytka jest regularnie usuwana szczotkowaniem, nitkowaniem i irygacją, ma małe szanse „dojrzeć”. Problem zaczyna się wtedy, gdy zostaje na zębach zbyt długo – szczególnie w okolicach szyjek zębowych, przy dziąsłach, między zębami, za dolnymi siekaczami oraz przy górnych trzonowcach w pobliżu ujść ślinianek.
Mineralizacja płytki to proces, w którym sole wapnia i fosforany ze śliny wbudowują się w miękki nalot. Z czasem biofilm twardnieje, tworząc kamień nazębny. Dzieje się to w ciągu kilku dni do kilku tygodni, zależnie od:
- składu śliny (pH, ilość jonów wapnia i fosforu),
- diety (dużo cukrów prostych i lepkich pokarmów sprzyja płytce),
- nawyków higienicznych (częstotliwość i technika mycia),
- oddawania się nałogom, np. paleniu, które zmienia środowisko jamy ustnej.
Tip: jeśli językiem czuć szorstkość przy szyjkach zębów lub między nimi, to sygnał, że płytka zalega zbyt długo i proces mineralizacji jest w toku.
Skład i właściwości kamienia nazębnego
Kamień nazębny to twardy, porowaty złóg przyczepiony mocno do powierzchni zębów. Jego skład to przede wszystkim:
- mineralne sole wapnia (głównie fosforany wapnia),
- inne minerały obecne w ślinie,
- bakterie i ich produkty przemiany materii,
- resztki organiczne – fragmenty płytki, ślina, resztki pokarmowe.
Ta mieszanka powoduje, że kamień jest twardy i trudny do usunięcia szczotką. Powierzchnia kamienia jest chropowata, co sprzyja ponownej adhezji płytki. To trochę jak zaniedbany kamień kotłowy w czajniku: im więcej go jest, tym szybciej przybywa kolejnej warstwy.
Z uwagi na porowatość kamień działa jak gąbka dla bakterii i barwników. Bakterie łatwo się w nim osiedlają i mnożą, a barwniki z kawy, herbaty, czerwonego wina czy dymu tytoniowego nadają złogom żółty, brązowy lub nawet czarnawy kolor. Z czasem kamień staje się coraz twardszy i bardziej przyrośnięty do zęba, przez co bez skalingu nie ma realnej szansy na jego usunięcie.
Kamień naddziąsłowy a poddziąsłowy – różnice praktyczne
Ze względu na położenie wyróżnia się kamień naddziąsłowy i poddziąsłowy. To podział, który ma bezpośredni wpływ na to, jak wygląda zabieg higienizacji i ile wizyt będzie potrzebnych.
Kamień naddziąsłowy:
- znajduje się powyżej linii dziąsła, jest częściowo lub całkowicie widoczny,
- często ma kolor żółty, jasno- lub ciemnobrązowy,
- tworzy „obrączki” przy szyjkach zębów lub płytki „kołnierz” na powierzchni,
- zwykle jest twardszy przy dłuższym odkładaniu, ale stosunkowo łatwiejszy do usunięcia skalerem ultradźwiękowym.
Kamień poddziąsłowy:
- ukryty pod dziąsłem, w tzw. kieszonkach dziąsłowych,
- często ciemniejszy (brunatny, zielonkawy, czarnawy) z powodu kontaktu z krwią i płynem zapalnym,
- mocno przyczepiony do powierzchni korzenia, zęba nie widać w całości, bo przykrywa go chore dziąsło,
- jego usunięcie jest trudniejsze, bywa bolesne bez znieczulenia i wymaga doświadczenia operatora.
Kamień poddziąsłowy jest szczególnie groźny, bo działa bezobjawowo przez długi czas. Pacjent widzi jedynie obrzęk i krwawienie dziąseł, czasem lekki „rozjechany” kształt zębów, ale nie dostrzega faktycznych złogów. Do jego wykrycia potrzebne jest sondowanie przyzębia i dokładne badanie w gabinecie.
Konsekwencje nieusuwania kamienia nazębnego
Pozostawiony kamień to przewlekłe źródło drażnienia i stanu zapalnego. Bakterie obecne w złogach produkują toksyny i enzymy, które uszkadzają tkanki przyzębia. Prowadzi to do:
- zapalenia dziąseł – krwawienia przy myciu, zaczerwienienia, obrzęku, bólu przy dotyku,
- nieprzyjemnego zapachu z ust (halitozy) – rozkład resztek pokarmowych i związków siarki,
- pogłębiania kieszonek dziąsłowych – niszczenia włókien łączących ząb z kością,
- utrata kości wokół zęba – rozwój paradontozy, rozchwianie i przesuwanie się zębów,
- w skrajnych przypadkach – utrata zębów mimo braku dużych ubytków próchnicowych.
Stan zapalny przyzębia wiąże się również z obciążeniem ogólnoustrojowym. Przewlekłe ognisko infekcji w jamie ustnej może wpływać negatywnie na przebieg chorób sercowo-naczyniowych, cukrzycy czy ciąż. Z tego powodu usuwanie kamienia nazębnego jest ważnym elementem nie tylko stomatologii, ale i profilaktyki ogólnego zdrowia.
Skaling, piaskowanie, polerowanie – co się kryje pod tymi nazwami
Skaling – mechaniczne usuwanie twardych złogów
Skaling to zabieg polegający na mechanicznym usunięciu twardych złogów, czyli kamienia nazębnego, z powierzchni zębów. Może być wykonywany:
- skalerem ultradźwiękowym – końcówka wibruje z wysoką częstotliwością, odrywając kamień od powierzchni zęba,
- narzędziami ręcznymi – tzw. kirety, skrobaki i skaler ręczny, którymi operator „zeskrobuje” kamień.
Skaling usuwa przede wszystkim twarde złogi, których nie da się wyczyścić szczotkowaniem czy nicią. Jego celem jest odsłonięcie rzeczywistej powierzchni zęba i korzenia, umożliwienie prawidłowej regeneracji dziąseł oraz zmniejszenie stanu zapalnego.
Piaskowanie – usuwanie osadów i przebarwień powierzchownych
Piaskowanie to zabieg wykorzystujący strumień wody, powietrza i specjalnego proszku (tzw. „piasku”) pod ciśnieniem. Główny cel to:
- usunięcie miękkich osadów (np. z kawy, herbaty, papierosów),
- oczyszczenie trudno dostępnych powierzchni (bruzdy, przestrzenie międzyzębowe, okolice aparatów stałych),
- delikatne usunięcie powierzchownych przebarwień szkliwa.
Piaskowanie nie zastępuje skalingu. Nie „odrywa” zmineralizowanego kamienia, natomiast bardzo dobrze radzi sobie z osadem, który pozostał po skalingu, oraz z nalotami na powierzchniach, do których końcówka skalera nie dociera idealnie.
Polerowanie – wygładzanie szkliwa i korzeni
Polerowanie jest końcowym etapem higienizacji. Stosuje się do niego:
- gumki i szczoteczki profilaktyczne zakładane na kątnicę,
- specjalne pasty polerskie o różnej ziarnistości,
- czasem paski polerskie między zęby przy większych nierównościach.
Po skalingu powierzchnia zęba i korzenia bywa szorstka (szczególnie po intensywnym usuwaniu kamienia poddziąsłowego). Polerowanie wygładza te nierówności. Mniej chropowate szkliwo znacznie trudniej „łapie” nową płytkę bakteryjną i osady, więc spowalnia odkładanie się kamienia nazębnego po zabiegu.
Efekt uboczny dla pacjenta jest korzystny: zęby stają się przyjemnie gładkie w dotyku językiem i często optycznie jaśniejsze, bo znikają osady, a światło lepiej się od nich odbija.
Dlaczego te trzy etapy wykonuje się razem
Skaling, piaskowanie i polerowanie działają jak dobrze zaprojektowany proces technologiczny:
- Skaling – usuwa „twardy szkielet” złogów.
- Piaskowanie – doczyszcza miękkie osady i przebarwienia, dociera tam, gdzie skaler ma ograniczony dostęp.
- Polerowanie – wygładza i uszczelnia powierzchnię, zmniejszając retencję płytki.
Pominięcie któregoś z etapów często obniża efekt całości. Przykładowo: sam skaling usunie kamień, ale pozostawi chropowate miejsca i resztki osadu, co sprawi, że pacjent będzie miał wrażenie „niedoczyszczonych” zębów i szybciej pojawi się nowa płytka.
Kiedy skaling jest potrzebny – objawy i wskazania
Sygnały z jamy ustnej, których nie ignorować
Kamień nazębny daje szereg objawów, które można samodzielnie wychwycić w lustrze lub językiem. Konkretnie chodzi o:
- zewnętrznie widoczne złogi – żółte, brązowe lub szarobrązowe „obrączki” przy szyjkach zębów, szczególnie od strony językowej dolnych siekaczy oraz od strony policzkowej górnych trzonowców,
- szorstkość zębów – wyczuwalna językiem, jakby powierzchnia zęba była „obrośnięta” nierównym nalotem,
- trudności w czyszczeniu – nić dentystyczna zaczepiająca się o chropowate krawędzie przy szyjkach,
- czarne linie lub plamy przy dziąśle – to często mieszanka kamienia i pigmentów, a nie tylko przebarwienie.
Drugą grupę stanowią objawy ze strony dziąseł:
- krwawienie przy szczotkowaniu, nitkowaniu lub gryzieniu twardych pokarmów,
- czerwone, błyszczące, obrzęknięte dziąsła,
- uczucie „swędzenia” lub pulsowania przy szyjkach zębów,
- nieprzyjemny zapach lub posmak z ust mimo regularnego mycia.
Tip: zdrowe dziąsła nie krwawią przy codziennym myciu. Krwawienie to nie sygnał, żeby mniej czyścić, tylko żeby usunąć przyczynę – najczęściej kamień i płytkę.
Okresowe wskazania profilaktyczne
Nawet jeśli objawy są minimalne, higienizacja stomatologiczna powinna być wykonywana profilaktycznie w określonych odstępach czasu. Typowe zalecenia:
- raz na 6–12 miesięcy – dla osób z dobrą higieną, małą ilością kamienia, bez chorób przyzębia,
Grupy pacjentów o podwyższonym ryzyku odkładania kamienia
Są osoby, u których kamień narasta szybciej niż „książkowe” 6–12 miesięcy. Zwykle nie jest to kwestia lenistwa przy myciu, ale miksu biologii i warunków miejscowych. Podwyższone ryzyko dotyczy szczególnie:
- palaczy – dym tytoniowy zmienia skład śliny, obkurcza naczynia w dziąsłach (mniej krwawienia, ale głębszy stan zapalny), a smoła przyspiesza mineralizację płytki,
- osób z suchością jamy ustnej (kserostomią) – mniej śliny to gorsze „płukanie” jamy ustnej, większa lepkość osadów i szybsze tworzenie kamienia,
- pacjentów z aparatem stałym – zamki, ligatury i łuki są „magnesem” na płytkę i resztki pokarmowe,
- osób z chorobami przyzębia w wywiadzie – nawet dobrze wyleczona paradontoza wymaga częstszych zabiegów podtrzymujących,
- pacjentów z cukrzycą – zmieniona odpowiedź zapalna, skłonność do infekcji i szybsze destrukcje kości przy obecnym kamieniu,
- osób przyjmujących niektóre leki (np. przeciwdepresyjne, przeciwhistaminowe) – częściej powodują suchość jamy ustnej i zmianę składu śliny.
W tych grupach higienizacja co 3–6 miesięcy nie jest przesadą, tylko realną profilaktyką utraty przyczepu dziąsła i kości.
Sygnały alarmowe – kiedy nie odkładać wizyty
Czasem pacjent „przetrzymuje” się z kamieniem, bo wstydzi się stanu zębów albo boi się bólu. Są jednak sytuacje, w których zwlekanie działa wyraźnie na niekorzyść:
- krwawienie spontaniczne – dziąsła krwawią nie tylko przy szczotkowaniu, ale też przy jedzeniu miękkich pokarmów lub bez wyraźnego bodźca,
- nadwrażliwość szyjek zębowych – nagły ból przy zimnym, ciepłym lub słodkim, który pojawił się równolegle z nasileniem złogów,
- uczucie „ruszających się” zębów – poruszanie się zęba pod naciskiem języka lub palca,
- odsłonięte szyjki i „wydłużone” zęby – cofnięcie się linii dziąsła, widoczne korzenie,
- ropna wydzielina z kieszonki – przy ucisku dziąsła pojawia się ropny płyn lub bąbelek,
- zauważalne przesunięcia zębów w krótkim czasie – np. nagła przerwa między jedynkami, której wcześniej nie było.
Takie objawy oznaczają zwykle nie tylko potrzebę standardowego skalingu, ale też diagnostykę przyzębia (pomiary kieszonek, zdjęcia RTG). Zwykłe „przepolerowanie” osadów bez usunięcia kamienia poddziąsłowego w takim przypadku jedynie maskuje problem.
Przygotowanie do zabiegu – jak wygląda wizyta krok po kroku
Wywiad ogólny i stomatologiczny
Na początku jest klasyczna część „administracyjna”, ale medycznie kluczowa. Higienistka lub stomatolog zbiera szczegółowy wywiad:
- choroby ogólne (cukrzyca, nadciśnienie, choroby serca, osteoporoza, choroby autoimmunologiczne),
- przyjmowane leki (szczególnie przeciwzakrzepowe, bisfosfoniany, immunosupresja),
- alergie (np. na środki znieczulające, chlorheksydynę, lateks),
- nawyki – palenie, używanie e-papierosów, dieta, sposób codziennego mycia zębów.
To moment, w którym dobrze jest uczciwie powiedzieć, jak często szczotkujesz zęby i czy faktycznie korzystasz z nici. Chodzi nie o ocenę, tylko o dobranie realnego planu poprawy i ustalenie, jak agresywnie można oczyszczać przyzębie bez pogarszania stanu ogólnego.
Badanie jamy ustnej i ocena przyzębia
Kolejny etap to dokładne oględziny. Lekarz lub higienistka używa lusterka i sondy periodontologicznej (cienka, wyskalowana końcówka) do oceny:
- ilości kamienia naddziąsłowego i poddziąsłowego,
- głębokości kieszonek dziąsłowych (pomiar w milimetrach),
- poziomu krwawienia przy delikatnym sondowaniu (wskaźnik zapalenia),
- ruchomości zębów i obecności recesji dziąsłowych (odsłoniętych szyjek),
- osadów i przebarwień – ich źródła i twardości.
W prostych przypadkach (niewielki kamień, płytkie kieszonki) wystarczy krótki przegląd kliniczny. Przy zaawansowanych zmianach przyzębia częścią przygotowania jest zlecenie zdjęć RTG (np. pantomogram, zdjęcia skrzydłowo-zgryzowe), żeby zobaczyć poziom kości wokół zębów.
Plan zabiegu i omówienie zakresu
Po badaniu operator określa, co realnie da się zrobić w danej wizycie. Przy małej ilości kamienia zwykle możliwy jest kompletny pakiet: skaling, piaskowanie, polerowanie i instruktaż higieny w jednej sesji. Przy bardziej zaawansowanych przypadkach lepszym rozwiązaniem jest podział na etapy:
- pierwsza wizyta – skaling naddziąsłowy i wstępne oczyszczenie,
- kolejne wizyty – skaling poddziąsłowy (tzw. scaling & root planing) w znieczuleniu, często dzielony na strony (lewa/prawa) lub łuki (górny/dolny),
- wizyta kontrolna – ocena gojenia dziąseł, ewentualne doczyszczanie trudno dostępnych miejsc.
Pacjent otrzymuje również informację o konieczności zastosowania znieczulenia, możliwym czasie trwania zabiegu oraz przewidywanym dyskomforcie po. To moment na zadanie pytań – lepiej wyjaśnić wszystko przed niż przerywać zabieg z obawy, że „coś jest nie tak”.
Znieczulenie miejscowe – kiedy jest potrzebne
Wbrew mitom, skaling nie zawsze musi boleć. W prostych przypadkach, ograniczonych do kamienia naddziąsłowego i niewielkiego stanu zapalnego, wielu pacjentów dobrze toleruje zabieg bez znieczulenia. Jednak przy:
- rozległym kamieniu poddziąsłowym,
- głębokich kieszonkach przyzębnych,
- dużej nadwrażliwości szyjek,
- niskim progu bólu, dużym lęku przed zabiegiem,
stosuje się klasyczne znieczulenie miejscowe (np. nasiękowe lub przewodowe). Podawane jest cienką igłą, często podgrzaną ampułką, co zmniejsza dyskomfort.
Uwaga: przy lekach przeciwzakrzepowych czy niektórych chorobach ogólnych rodzaj i ilość środka znieczulającego dobiera się bardziej ostrożnie, czasem po konsultacji z lekarzem prowadzącym. Dlatego tak istotny jest rzetelny wywiad.
Przygotowanie pola zabiegowego
Przed właściwym skalingiem personel:
- prosi o przepłukanie ust płynem antyseptycznym (najczęściej na bazie chlorheksydyny) – zmniejsza to ilość bakterii w aerozolu powstającym w trakcie pracy skalera,
- zakłada ssak i ślinociąg – dla osuszenia pola i komfortu oddychania przez pacjenta,
- czasem zabezpiecza wargi wazeliną, żeby uniknąć podrażnień od długotrwałego rozwierania ust.
Po takim przygotowaniu przechodzi się do pracy skalerem ultradźwiękowym.
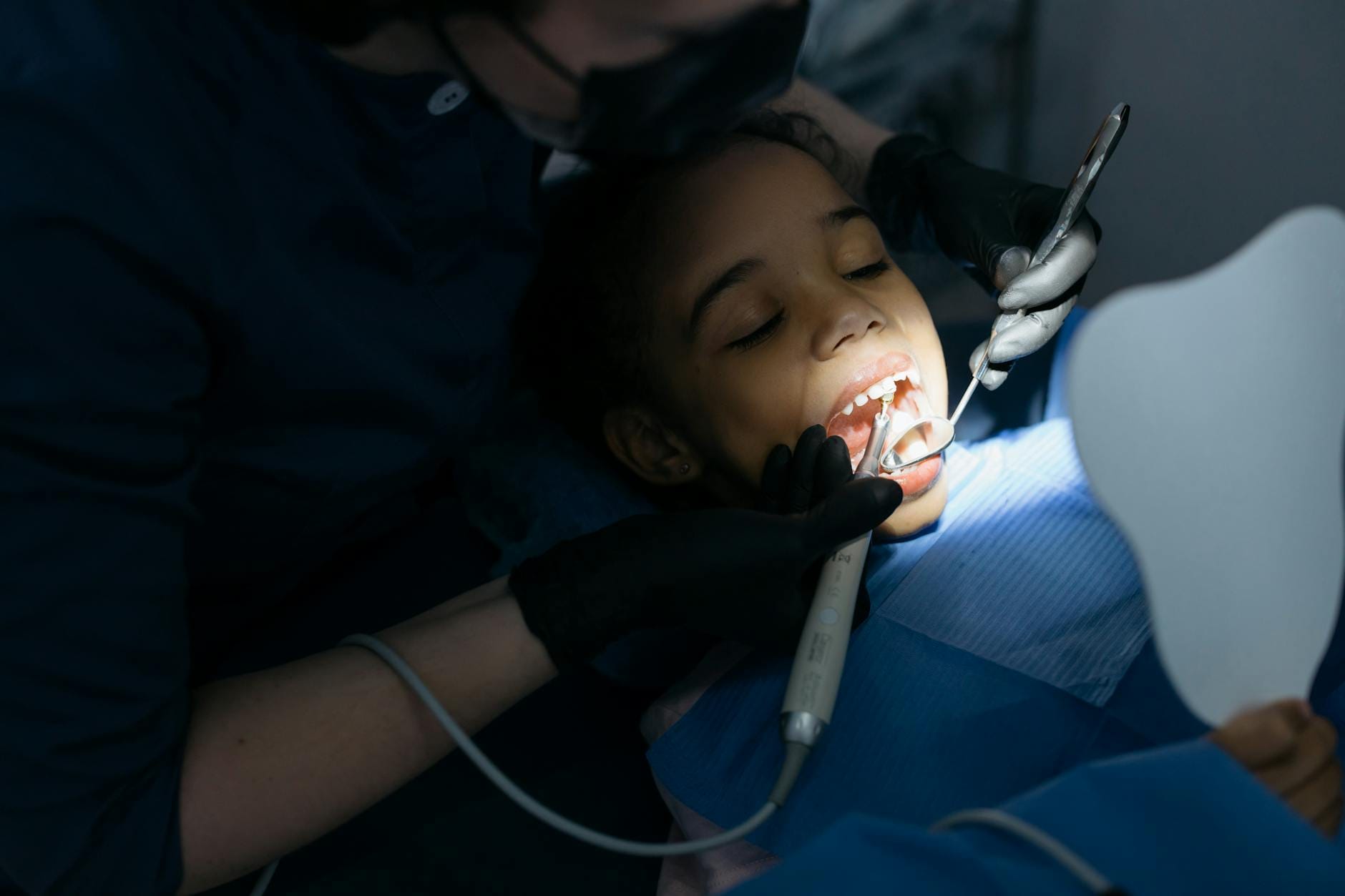
Skaling ultradźwiękowy w praktyce – jak wygląda zabieg
Budowa i zasada działania skalera ultradźwiękowego
Skaler ultradźwiękowy to urządzenie, które wytwarza drgania o bardzo wysokiej częstotliwości (kilkadziesiąt tysięcy drgań na sekundę). Końcówka robocza (tzw. tip) przenosi te drgania na kamień nazębny. Równocześnie przez końcówkę przepływa woda, która:
- chłodzi tkanki (zapobiega przegrzewaniu zęba i miazgi),
- wypłukuje oderwane fragmenty kamienia,
- tworzy aerozol wspomagający efekt kawitacji (mikropęcherzyki rozsadzające strukturę złogów).
Mechanizm jest czysto fizyczny: kamień, jako struktura bardziej krucha i „obca” w stosunku do szkliwa, pęka szybciej pod wpływem drgań. Szkliwo, przy prawidłowej technice, nie jest przez skaler „szlifowane”, tylko oczyszczane z przylegających złogów.
Przebieg skalingu krok po kroku
Sam zabieg ma dość powtarzalny schemat, ale kolejność łuków czy stron może się różnić w zależności od operatora:
- Ustawienie mocy skalera – dla cienkich, świeżych złogów moc jest zwykle niższa; przy twardym, starym kamieniu (często u długo nieleczonych pacjentów) moc zwiększa się stopniowo, ale z zachowaniem bezpieczeństwa dla szkliwa.
- Dobór końcówki – inne tipy stosuje się na powierzchniach gładkich, inne w przestrzeniach międzyzębowych czy pod dziąsłem. Końcówki poddziąsłowe są cieńsze, bardziej wygięte, by wchodziły do kieszonek bez rozrywania tkanek.
- Oczyszczanie zębów po kolei – operator przesuwa końcówkę skalera ruchem „miziania” po powierzchni zęba i kamienia, pod niewielkim kątem. Nie dociska jej mocno – nacisk jest lekki, a praca opiera się na drganiach, nie na sile ręki.
- Kontrola postępu – co kilka zębów zatrzymuje się, płucze pole i sprawdza sondą, czy kamień został usunięty. Jeśli czuć „schodek” lub chropowatość, wraca do problematycznego miejsca.
- Oczyszczanie powierzchni poddziąsłowych – przy kieszonkach końcówka jest wsuwana poniżej linii dziąsła, często przy użyciu znieczulenia. Ruch jest bardziej precyzyjny, a praca trwa dłużej.
Odczucia pacjenta podczas skalingu
Typowe wrażenia to:
- dźwięk i drgania – skaler brzęczy, a drgania przenoszą się na ząb i kość, co wielu pacjentów odczuwa jako „wibracje w głowie”,
- chłód i nadmiar wody – ciągłe polewanie wodą połączone z aerozolem; przy sprawnym ssaku nie powinno to przeszkadzać w oddychaniu,
- krótkie ukłucia bólu lub dyskomfortu – zwłaszcza przy nadwrażliwych szyjkach i głębokich kieszonkach, zwykle krótkotrwałe.
U wielu osób większym problemem niż ból jest zmęczenie szerokim otwieraniem ust i hałas urządzenia. Prosty sygnał umówiony z operatorem (np. podniesienie ręki) pozwala przerwać zabieg w każdej chwili, jeśli coś staje się zbyt niekomfortowe.
Specyfika skalingu poddziąsłowego
Usuwanie kamienia poddziąsłowego (z kieszonek) to bardziej zaawansowana część zabiegu. Różni się od standardowego skalingu naddziąsłowego kilkoma elementami:
- częściej wykonywane jest w znieczuleniu miejscowym,
- używa się cieńszych końcówek ultradźwiękowych i kiret ręcznych (narzędzi „wyczesujących” kamień z powierzchni korzenia),
- czas zabiegu jest dłuższy, bo praca odbywa się w ograniczonej widoczności – część kontroli odbywa się „na wyczucie”, sondą i kiretą,
- po zabiegu dziąsła mogą być bardziej obolałe, a zęby przez pewien czas wydają się „luźniejsze” – w rzeczywistości usunięto „klin” kamienia, który sztucznie stabilizował ząb przy jednoczesnym niszczeniu kości.
Tip: uczucie „luźniejszych” zębów po intensywnym skalingu przy paradontozie jest typowe. Z czasem, przy wygojeniu dziąseł i ustabilizowaniu przyczepu, odczucie zwykle się zmniejsza, choć przy dużej utracie kości ruchomość może pozostać.
Piaskowanie po skalingu – domknięcie oczyszczania
Po zakończeniu skalingu ultradźwiękowego często wykonuje się piaskowanie. Procedura wygląda następująco:
- pacjent zakłada okulary ochronne (aerozol z proszkiem może podrażniać oczy),
- dobierany jest rodzaj proszku – klasyczny (bikarbonatowy) lub delikatniejszy (np. na bazie glicyny, erytrytolu) przy nadwrażliwości czy pracy poddziąsłowej,
Technika piaskowania – jak działa i co dokładnie robi proszek
Piaskowanie to strumień wody pod ciśnieniem zmieszany z drobnym proszkiem. Mechanicznie przypomina bardzo delikatne „mikro-piaskowanie” powierzchni szkliwa i zębiny. Cząsteczki uderzają w osad i przebarwienia, odrywając je od powierzchni zęba. Kluczowe parametry, które operator kontroluje, to:
- rodzaj proszku – większa ziarnistość i twardszy materiał (np. węglan sodu) vs. drobniejszy, bardziej rozpuszczalny (glicyna, erytrytol),
- ciśnienie – niższe przy pracy przydziąsłowej lub w okolicy szyjek, wyższe przy twardych osadach na gładkich powierzchniach,
- odległość i kąt dyszy – zwykle kilka milimetrów od zęba, pod kątem pośrednim (nie prostopadle), żeby nie „piaskować” punktowo tkanek twardych.
Proszki na bazie glicyny lub erytrytolu mają mniejsze cząstki i są lepiej rozpuszczalne w wodzie, dzięki czemu nadają się do oczyszczania okolicy poddziąsłowej i implantów. Klasyczny proszek sodowy jest skuteczniejszy przy mocnych osadach od kawy, herbaty czy tytoniu, ale bardziej agresywny dla tkanek miękkich i przy nadmiernym, długotrwałym stosowaniu może nadmiernie chropowacić wypełnienia kompozytowe.
Przebieg piaskowania krok po kroku
Schemat piaskowania jest prosty, choć detale ustawień różnią się w zależności od urządzenia i doświadczenia operatora:
- Przygotowanie urządzenia – napełnienie zbiornika proszkiem, odpowietrzenie układu i testowe „odstrzelenie” na wannie zlewowej, by upewnić się, że strumień jest stabilny.
- Ułożenie pacjenta – głowa lekko odchylona, tak aby aerozol i woda spływały w kierunku ssaka, a nie na tył gardła (mniej odruchu kaszlowego).
- Ustawienie dyszy – dysza pracuje w niewielkiej odległości od powierzchni zęba; operator przesuwa ją płynnie, nie zatrzymując na jednym punkcie zbyt długo.
- Strefowe oczyszczanie – piaskowanie wykonuje się segmentami: np. przednie zęby górne, potem boczne górne, następnie łuk dolny. Ułatwia to kontrolę, żeby nie „przeskoczyć” żadnej powierzchni.
- Płukanie i kontrola – po przejściu danej strefy pole jest obficie płukane, a operator wizualnie ocenia, gdzie pozostały przebarwienia; w razie potrzeby punktowo wraca dyszą.
Przy osadach bardzo mocno wrośniętych w mikrochropowatości (np. stary kamień zabarwiony tytoniem) piaskowanie jest jedynie uzupełnieniem – kluczową rolę i tak odgrywa wcześniejszy skaling i ewentualne użycie specjalnych pasków ściernych w przestrzeniach międzyzębowych.
Polerowanie – wyrównanie powierzchni po skalingu i piaskowaniu
Po mechanicznym usunięciu złogów szkliwo i powierzchnie wypełnień mogą być mikroskopowo chropowate. Polerowanie ma dwa główne cele: wygładzić te nierówności i obniżyć podatność na ponowne odkładanie osadu. W praktyce stosuje się kilka narzędzi:
- gumki polerskie – zakładane na kątnicę wolnoobrotową, różne kształty (stożki, dyski, kubki) do różnych powierzchni,
- szczoteczki na jednorazowe końcówki – do ogólnego polerowania powierzchni policzkowych, językowych i żujących,
- pasty polerskie – o różnej ścieralności (od bardziej agresywnych do tzw. past wykończeniowych).
Proces polerowania wygląda w uproszczeniu tak:
- Na gumkę lub szczoteczkę nakłada się porcję pasty.
- Narzędzie pracuje z niewielką prędkością, pod stałym, ale lekkim dociskiem, ruchem omiatającym całą powierzchnię zęba.
- W miejscach szczególnie narażonych na gromadzenie osadu (okolice szyjek, powierzchnie międzyzębowe) operator poświęca więcej czasu, stosując odpowiednio wyprofilowane gumki.
- Po zakończeniu każdej ćwiartki łuku jamę ustną dokładnie się płucze, żeby usunąć resztki pasty i ścierniwa.
Po dobrze przeprowadzonym polerowaniu powierzchnie zębów są gładkie w dotyku językiem, a pacjent zwykle odczuwa efekt „śliskich” zębów. To nie tylko kwestia komfortu – na wygładzonej powierzchni bakteriom trudniej jest zbudować stabilną biofilmową „bazę” pod przyszły kamień.
Usuwanie kamienia a nadwrażliwość zębów
Nadwrażliwość po skalingu i piaskowaniu to częsty temat pytań. Mechanizm jest prosty: usuwając kamień, odsłania się na nowo naturalną anatomię zęba. Jeśli przy okazji występują recesje dziąsłowe (obniżenie brzegu dziąsła), do jamy ustnej „otwierają się” kanaliki zębinowe (mikroskopijne kanaliki prowadzące bodźce do miazgi). Skutki kliniczne:
- reakcja bólowo-ostre „ukłucia” na zimno (napoje, wdychanie powietrza),
- dyskomfort przy słodkich lub bardzo kwaśnych produktach,
- czasem nadwrażliwość przy dotyku szczoteczki lub nici dentystycznej.
Standardowo wdraża się wtedy kilka prostych rozwiązań:
- zalecenie past związkami zmniejszającymi przewodnictwo kanalików (np. związki potasu, żywice blokujące kanaliki),
- czasowe ograniczenie bardzo zimnych i kwaśnych produktów,
- delikatniejsza technika szczotkowania z użyciem miękkiej szczoteczki.
Przy silnej nadwrażliwości gabinetowo stosuje się preparaty do zamykania kanalików zębinowych (lakier, żel, płyn wcierany w powierzchnię szyjek). U wielu pacjentów po kilku tygodniach regularnej higieny i remineralizacji (kontakt z fluorem z pasty) dolegliwości wyraźnie się zmniejszają.
Możliwe objawy po zabiegu i typowy przebieg gojenia
Po usunięciu kamienia i osadów dziąsła przechodzą fazę gojenia. W pierwszych dniach można spodziewać się kilku zjawisk:
- krwawienie przy szczotkowaniu – zmniejsza się stopniowo wraz z ustępowaniem stanu zapalnego; kluczowe jest niedopuszczenie do „oszczędzania” tych miejsc szczoteczką, bo to wydłuża gojenie,
- obrzęk i tkliwość dziąseł – typowe zwłaszcza po głębokim skalingu poddziąsłowym; pomagają chłodne płukanki (nie lodowate) i środki przeciwbólowe z grupy NLPZ według wskazań lekarza,
- zmiana konturów dziąseł – po wygojeniu brzegi stają się bardziej przylegające do zębów, co pacjent odbiera jako „wydłużenie zębów” – odsłania się więcej ich anatomicznej długości.
Przy prawidłowej higienie domowej i braku poważnych nawyków sprzyjających nawrotowi (np. palenie tytoniu) pierwszą wyraźną poprawę (mniejszy obrzęk, mniej krwawienia) widać zwykle po 7–14 dniach. Pełniejsze „przebudowanie” przyczepu dziąsła i stabilizacja przyzębia trwają dłużej i zależą od wyjściowego stopnia zaawansowania choroby przyzębia.
Kontrola po skalingu i piaskowaniu – co jest oceniane
Wizyta kontrolna po kompleksowym oczyszczaniu to nie formalność, tylko realna ocena efektu terapii. Podczas takiej wizyty analizuje się:
- zmianę głębokości kieszonek – sondowanie w tych samych punktach, co przy badaniu wstępnym; spłycenie kieszonek świadczy o poprawie,
- poziom krwawienia przy sondowaniu – mniejsza liczba krwawiących punktów oznacza mniej aktywnego zapalenia,
- obecność nowych złogów – jeśli w krótkim czasie pojawia się dużo osadu, zwykle problem leży w technice higieny lub czynnikach ogólnych (np. suchość jamy ustnej),
- subiektywne odczucia pacjenta – ból, nadwrażliwość, uczucie „ruchomych” zębów; część z tych objawów jest spodziewana, ale niektóre (np. utrzymujący się silny ból, ropna wydzielina) wymagają dalszej diagnostyki.
Na tej podstawie ustala się dalszy plan: wyłącznie wizyty profilaktyczne co kilka miesięcy czy też potrzebę pogłębionego leczenia periodontologicznego (np. kiretaże zamknięte, otwarte, zabiegi regeneracyjne).
Instruktaż higieny po zabiegu – technika ma znaczenie
Usunięcie kamienia to jedno, ale utrzymanie efektu zależy głównie od codziennej pielęgnacji. Podczas wizyty higienizacyjnej często wykonuje się praktyczny instruktaż na modelu lub bezpośrednio w jamie ustnej. Obejmuje on:
- dobór szczoteczki – najczęściej miękka lub średnia; przy recesjach i nadwrażliwości preferowana jest miękka, gęsto uzbrojona w włókna,
- metodę szczotkowania – np. modyfikowaną metodę Bassa (ukośne ustawienie włosia do linii dziąsła i drobne ruchy wibracyjne), która lepiej czyści okolicę przydziąsłową,
- nauczanie pracy nicią dentystyczną – wprowadzenie nici pod kontem, objęcie każdej powierzchni zęba ruchem „C” i delikatne przesuwanie w górę i dół zamiast „piłowania”,
- dobór szczoteczek międzyzębowych – przy większych przestrzeniach (szczególnie po utracie przyczepu dziąsła) sama nić jest niewystarczająca; rozmiar szczoteczki dobiera się indywidualnie dla każdej przestrzeni,
- płukanki – krótkoterminowo antyseptyczne (np. chlorheksydyna) przy głębokim stanie zapalnym, długoterminowo raczej łagodniejsze preparaty wspierające higienę.
Dobrym rozwiązaniem jest krótkie „sprawdzenie” techniki w gabinecie: pacjent czyści kilka zębów tak, jak robi to w domu, a lekarz/higienistka koryguje błędy na bieżąco. Taka korekta zwykle daje większy efekt niż samo omówienie teorii.
Indywidualna częstotliwość zabiegów – od czego zależy
Częstotliwość skalingu, piaskowania i polerowania nie jest taka sama dla wszystkich. Zależy od kilku grup czynników:
- predyspozycje indywidualne – skład i ilość śliny, tempo mineralizacji płytki, uwarunkowania genetyczne,
- nawyki – palenie tytoniu, dieta bogata w barwniki (kawa, herbata, czerwone wino), częste podjadanie,
- higiena domowa – technika i systematyczność szczotkowania, używanie nici i szczoteczek międzyzębowych,
- choroby ogólne – cukrzyca, zaburzenia hormonalne, leki wpływające na wydzielanie śliny i stan dziąseł.
U osób z idealną higieną i bez chorób przyzębia profilaktyczne oczyszczanie co 12 miesięcy bywa wystarczające. Przy skłonności do kamienia i początkowych zmianach przyzębia standardem jest 6 miesięcy. Pacjenci z zaawansowaną periodontopatią często wymagają tzw. wizyt podtrzymujących (supportive periodontal therapy) co 3–4 miesiące, z naciskiem na kontrolę kieszonek i dokładne oczyszczanie krytycznych rejonów.
Usuwanie kamienia wokół uzupełnień protetycznych i implantów
Koron, mostów i implantów nie traktuje się tak samo jak naturalnych zębów. Materiały protetyczne i powierzchnia tytanowa implantu mają inne właściwości fizyczne i mogą ulec uszkodzeniu przy niewłaściwych narzędziach:
- przy koronach i mostach wykorzystuje się zwykle końcówki powlekane (np. tworzywem) oraz delikatniejsze proszki do piaskowania, aby nie zarysować glazury porcelany,
- wokół implantów stosuje się dedykowane tipsy (np. z tworzywa lub tytanu pokrytego specjalną powłoką) oraz proszki niskoabrazyjne (glicyna, erytrytol); klasyczny proszek sodowy i metalowe kirety mogą uszkodzić powierzchnię implantu i sprzyjać periimplantitis,
- szczególną uwagę zwraca się na tzw. strefę przejścia – miejsce, gdzie korona łączy się z dziąsłem lub implantem; to tam najłatwiej gromadzą się złogi i powstaje stan zapalny.
Pacjent z rozległymi uzupełnieniami protetycznymi lub implantologicznymi powinien mieć bardziej „szyty na miarę” program wizyt kontrolnych. Utrata jednego implantu przez przewlekły stan zapalny wokół niego to zwykle większy problem niż utrata pojedynczego zęba własnego – zarówno organizacyjnie, jak i finansowo.
Najważniejsze wnioski
- Skaling, piaskowanie i polerowanie to jedna procedura higienizacyjna, która nie jest „kosmetyką”, tylko zabiegiem profilaktyczno-leczniczym chroniącym przyzębie (dziąsła i kość) oraz stabilność zębów.
- Kamień nazębny powstaje z nieusuniętej płytki bakteryjnej (biofilmu), która ulega mineralizacji solami wapnia i fosforanami ze śliny; proces ten przyspieszają słaba higiena, dieta bogata w cukry oraz palenie.
- Powierzchnia kamienia jest chropowata i porowata, przez co „łapie” kolejną płytkę, bakterie i barwniki (kawa, herbata, dym tytoniowy) – im dłużej się odkłada, tym szybciej narasta i twardnieje.
- Kamień naddziąsłowy (nad linią dziąsła) jest widoczny i relatywnie łatwiejszy do usunięcia skalerem ultradźwiękowym, natomiast poddziąsłowy ukrywa się w kieszonkach, mocno przylega do korzenia i wymaga bardziej zaawansowanej, często znieczulonej pracy.
- Kamień poddziąsłowy jest szczególnie podstępny: długo przebiega skąpoobjawowo (pacjent widzi głównie obrzęk i krwawienie dziąseł), a jego rozpoznanie wymaga sondowania przyzębia i dokładnego badania w gabinecie.
- Pozostawiony kamień to stałe źródło bakterii i toksyn, które wywołują zapalenie dziąseł, halitozę, pogłębienie kieszonek, utratę kości, rozchwianie zębów, a w skrajnych przypadkach ich utratę mimo braku dużej próchnicy.
Bibliografia i źródła
- Periodontology 2000 – Dental calculus: formation, composition and systemic links. Wiley-Blackwell (2011) – Skład, powstawanie i znaczenie kamienia nazębnego
- Carranza's Clinical Periodontology. Elsevier (2019) – Podręcznik periodontologii; kamień naddziąsłowy i poddziąsłowy, skutki dla przyzębia
- Guidelines for the Prevention of Oral Diseases. World Health Organization (2017) – Zalecenia profilaktyki jamy ustnej, usuwanie płytki i kamienia
- Oral Health Topics: Scaling and Root Planing. American Dental Association – Opis skalingu, wskazania, przebieg i znaczenie dla zdrowia przyzębia